همزمان با درگیری بسیاری کشورهای دنیا با ویروس کرونا تنی چند از اساتید دانشگاهی به تحلیل دادههای آماری در زمینه همهگیری کرونا در جهان پرداختند.
به گزارش گیتا، دکتر سید علی حسینی اسفیدواجانی، دکتر رضا جعفری(متخصصان سیستمهای پیچیده و عضو هیات علمی دانشگاه شهید بهشتی) و دکتر عباس صابری، متخصص سیستمهای پیچیده و عضو هیات علمی دانشگاه تهران در این زمینه متنی را در اختیار ایسنا قرار دادند.
در این متن آمده است:
«نزدیک به چهار هفته پیش و پس از تعطیلی دبیرستانها و دانشگاهها بعضی از کارشناسان با خوشبینی معتقد بودند تعطیلی مدارس و دانشگاهها برای کنترل کرونا کفایت میکند و کرونا یک هفته پس از آن پیک خواهد زد و سپس کاهشی خواهد شد. تحلیل دادههای ما اما نتایج نگران کنندهای را گوشزد میکرد. در آن مقطع با تحلیل داده های خارج از چین که آنروزها دادههای کمی بود به نتایج نگران کنندهای رسیدیم. البته با کمک بعضی از همکاران عزیز متنفذ در دانشگاه تلاش کردیم تحلیلهایمان را بدست سیاستگذاران مربوطه برسانیم.
طبیعی است که در همه گیری ها، طیف نگاههای خوشبینانه و بدبینانه به روند همه گیری وجود داشته باشد. تحلیل دادههای ما اما نتایج نگران کنندهای را گوشزد میکرد. در گزارش خود چهار هشدار را مطرح کردیم که تا اینجا گذر زمان هر چهار هشدار ما را تایید کرده است. اولا هشدار دادیم که نرخ رشد سرایت این بیماری تصاعدی و بسیار سریع است. سرعتی که ما برآورد کردیم بسیار بالاتر از سرعت پیشنهادی گروهی از کارشناسان اپیدمیولوژی در آن روزها بود. دادههای این روزهای جهان صحت تحلیل آن روزهای ما را ثابت کرد.
ما همچنین هشدار دادیم که نرخ مرگ در ابتدای اپیدمی ممکن است اشتباها کمتر از نرخ واقعی تخمین زده شود و شواهدی را از داده های چین ارائه دادیم. در آن زمان سازمان بهداشت جهانی نرخ مرگ را دو درصد میدانست و بعدا آنرا به ۳.۴ درصد افزایش داد که تاییدی بر هشدار ما بود. ضمنا هشدار دادیم که خوش بینی بعضی از تحلیلگران به گرمای اردیبهشت ممکن است که بیش از حد باشد. سرعت بالای همه گیری دو هفته اخیر در کشورهای استوایی فیلیپین و مالزی تاییدی بر آن هشدار است.
هشدار چهارم آن بود که در صورت بروز همه گیری و تکثیر بیش از حد ویروس در بدن افراد شانس جهش ژنی و ظهور طیفهای جدیدی از ویروس وجود دارد که یک خطر با ابعاد غیر قابل پیش بینی برای کل خاورمیانه است. این هشدار نیز در روزهای اخیر توسط کارشناسان گوشزد میشود.
خوشبختانه سیاستگذاران کشور تا آنجا که شرایط تحریمی و اقتصادی کشور اجازه میداد سیاستهای مناسبی را در اسفند ماه پیگیری و پیاده سازی کردند. تعطیلی مدارس و انواع سیاستهای انجام شده در جهت کاهش مراجعات به ارگانهای دولتی به کاهش سرایت بیماری کمک کرد. در عین حال انتظار قرنطینه خانگی کامل آن هم در اسفند ماه در کشوری که از یکسو از شرایط تحریمی رنج میبرد و از سوی دیگر بخش بزرگی از فعالیتهای اقتصادی آن در ماه آخر سال صورت میپذیرفت شاید انتظاری غیرممکن بود. به زعم نویسندگان اما در بقیه تعطیلات نوروز، سیاستگذاران لازم است تا وارد فاز تهاجمی مهار همه گیری شوند. در این نوشته تلاش میکنیم استراتژیهای مقابله با بحران کرونا را بررسی کرده و هزینه های انسانی، اقتصادی و اجتماعی هر استراتژی را گوشزد کنیم. شاید که سیاستگذاران را در انتخاب یک استراتژی صحیح تر یاری کند.
برای داشتن تحلیل درست قبل از هر چیز بایستی به سوالات زیر پاسخ دقیق داد. گرچه پاسخ برخی از سوالهای زیر مکررا شنیده شده است، اما به زعم نویسندگان اعدادی که توسط برخی از کارشناسان در ادبیات علمی کشور شنیده میشود بیش از حد خوشبینانه است بهنحوی که نه با دادههای آماری جهان همخوانی دارد و نه با اعداد مراجع رسمی جهانی. لذا در این نوشته تلاش می کنیم با توسل به آمار پاسخ دقیق تری به سوال های زیر بدهیم.
۱. نرخ سرایت این بیماری چقدر است؟
۲. در گرمای اردیبهشت و خرداد چه تغییراتی را در زمینه گسترش بیماری انتظار داریم؟
۳. چند درصد بیماران به تخت بیمارستانی نیاز دارند؟
۴. نرخ مرگ در بیماری کرونا چقدر است؟
۵. آیا در صورت همه گیری شانس جهش ژنی و ایجاد استرینهای (گونه های متفاوت) ویروس وجود دارد؟
نرخ سرایت این بیماری چقدر است؟
سرعت سرایت این بیماری به طرز شگفت آوری بالاست. شکل یک تعداد مبتلایان به این بیماری را در کشورهای ایتالیا، فرانسه، اسپانیا، و آمریکا نشان می دهد.
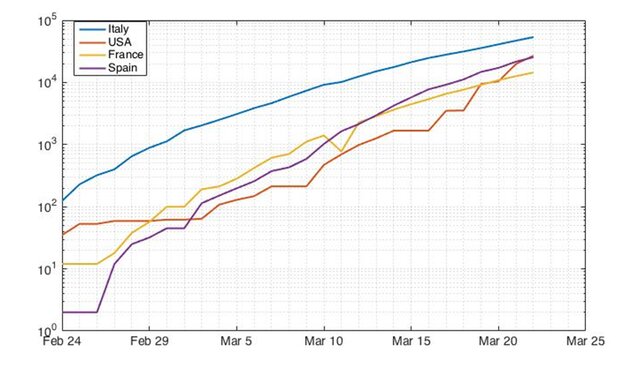
همانطور که نمودار نشان می دهد تا قبل از اعلان همه گیری و تغییر عادات مردم یا قرنطینه سازی در هر سه کشور آمریکا، فرانسه، و اسپانیا، تعداد مبتلایان در ۱۵ روز ۱۰۰ برابر شده است. با این نرخ رشد، هر مبتلا ظرف یکماه به بیش از ۱۰ هزار مبتلا تبدیل می شود. در ایتالیا در ابتدای راه تعداد مبتلایان با سرعتی بیشتر در حال رشد بوده است (پاره خط آبی) در عین حال سرعت رشد پس از قرنطینه شش شهر اولیه و ایالت لومباردی کاهش یافته و به ۳۰ برابر ماهیانه رسیده است(پاره خط سبز) که هنوز رشد بسیار بالایی است. پس از عدم موفقیت قرنطینه لومباردی، دولت ایتالیا از چند روز پیش قوانین خروج از خانه ممنوع را اعلام کرد که اثر این سیاست نزدیک به یک ماه طول می کشد تا سرایت را کنترل کند و در نمودار ظاهر شود (منبع شماره یک گزارشهای سازمان بهداشت جهانی)

همانطور که از دو شکل پیداست در شرایط عادی ویروس کرونا ظرف یکماه از هر مبتلا میتواند ۱۰ هزار مبتلا بسازد. در ماه بعد هر کدام از این ۱۰ هزار نفر میتواند ده هزار مبتلای دیگر بسازد. البته این نرخ بستگی به شرایط اجتماعی و نوع تعاملات روزانه مردم با یکدیگر دارد. هر چه تعامل مردم و مراجعه به مکانهای تفریحی و تجاری و یا استفاده از مترو و تاکسی و اتوبوس بیشتر باشد نرخ رشد سریعتر است. در عین حال رشد نسبتا یکسان در کشورهای اروپایی و آمریکایی نگران کننده است. در کشور توریستی ایتالیا این نرخ رشد بیشتر از ۱۰ هزار برابر شدن ماهیانه بوده است. البته با افزایش مبتلایان به سمت اشباع نزدیک میشویم و سرعت سرایت کاهش مییابد. یعنی اگر نیمی از افراد جامعه مبتلا شوند، شانس سرایت بیش از ۵۰ درصد کاهش مییابد.
پس اگر اطلاعات در زمینه همه گیری کرونا نبود و مردم به خود قرنطینگی روی نمی آوردند و دولت رویکرد تعطیلی مدارس و دانشگاهها و کاهش مراجعات به ارگانهای دولتی را پی نمیگرفت این ویروس در کمتر از سه ماه بخش بزرگی از جامعه را مبتلا میکرد.
بر طبق یک مقاله (منبع ۴ ) ادعا شده ۱۳ درصد انتقالها در بیماری در دوران کمون صورت گرفته است. اگر بیماری میتواند در دوره کمون منتقل شود آنگاه یک نتیجه منطقی آن است که مبتلایان بدون علامت هم بتوانند تا حدودی بیماری را منتقل کنند. موفقیت دولتهای چین، کره جنوبی، ژاپن و سنگاپور در کنترل بیماری با ایزولاسیون بیماران و افراد در تماس با آنها نشان میدهد این کشورها در شناسایی بیماران موفق بوده اند و احتمال آنکه مبتلایان بدون علامت زیادی را رصد نکرده باشند کم است.
در گرمای اردیبهشت و خرداد چه تغییراتی را در زمینه گسترش بیماری انتظار داریم؟
متاسفانه دل بستن به گرمای اردیبهشت خوش بینی بیش از اندازه است. در مقایسه با کرونای جدید ۲۰۱۹، ویروس مرس که از همان خانواده کروناست نرخ سرایت بسیار بسیار کمتری دارد. با اینحال پس از چند سال از پیدایش در عربستان و گذر از تابستانهای متعدد این ویروس کماکان ریشه کن نشده است. در مورد سارس هم دلایل متقنی وجود ندارد که گرما باعث ریشه کنی سارس شده باشد. در زمینه سارس هم روش شناسایی مبتلایان و ایزولاسیون عملا به ریشه کنی ویروس انجامید.
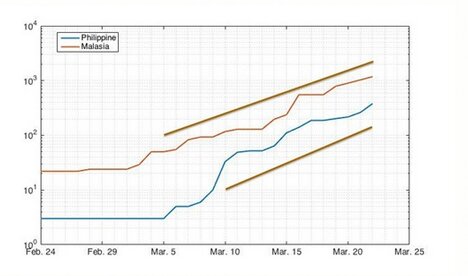
نمودار شکل ۳ رشد تعداد مبتلایان را در دو کشور استوایی فیلیپین و مالزی نشان میدهد که بصورت تصاعدی و با سرعت بالا رشد کرده است. اگر دمای پایتخت های این دو کشور را در این روزها چک کنید متوجه می شوید که در بیشتر روزها ۳۵ درجه است. این دما از دمای عمده شهرهای ایران حتی در تیر و مرداد بیشتر است. در چنین دما و رطوبت استوایی تعداد مبتلایان یک رشد ماهیانه ۱۲۵ و ۷۰۰ برابری را نشان میدهد. گرچه کمتر از نرخ رشد اروپاست ولی همچنان ویرانگر است. این رشد به وضوح نشان میدهد دل بستن به گرمای بهار و تابستان ایران تکیه بر ستون شنی است.
چند درصد بیماران به تخت بیمارستانی نیاز دارند؟
بعضی از کارشناسان با خوش بینی ادعا می کنند ۸۰ درصد مبتلایان کرونا هیچ علامتی ندارند. ۱۵ درصد علامت دار هستند و پنج درصد نیاز به بستری دارند. این اعداد رایج شده در ادبیات ایران مصداق علمی ندارد. این درصد ها بر اساس گزارش چین که گزارشی از پرونده بیش از چهل هزار بیمار در چین که در ماه فوریه ارائه شد استخراج شده است(منبع ۲) . اما یک اشتباه بسیار فاحش ولی خطرناک در ترجمه رخ داده است.

تفاوت بیان ایرانی با گزارش چینی فاحش است. در گزارش چین صورت خفیف بیماری به وضعیتی گفته شده است که شدت بیماری به حدی است که بیمار نیاز به بستری ندارند. حتی افرادی که صورت ضعیف پنومنی را تجربه می کنند در گروه ۸۱ درصد قرار داده شدهاند. برخلاف آنچه که بعضی از کارشناسان در ایران بیان می کنند در گزارش دولت چین ۱۴ درصد افرادی هستند که حالت شدید بیماری را تجربه می کنند.
طبق گزارش این افراد با تنگی نفس، پنومنی، و اشباع اکسیژن زیر ۹۳ روبرو می شوند. ۵ درصد باقیمانده حالت بحرانی را تجربه می کنند که شامل نقص کارکرد سیستم تنفسی، و درگیری و نقص ارگان های مختلف بدن است. لذا بر خلاف برداشت رایج در ایران ۱۹ درصد مبتلایان نیاز به مراقبت های حمایتی بیمارستانی داشته اند.
در چین تا اینجای کار ۴.۵ درصد پرونده های بسته شده به مرگ انجامیده است. اگر بنا بر ادعای رایج در ایران تنها پنج درصد مبتلایان نیاز به تخت بیمارستانی داشتند آنگاه عملا تخت بیمارستان بی فایده بود چرا که از هر ۱۰ بستری بایستی ۹ بستری به مرگ بینجامد تا برداشت ایرانی به تعداد مرگها در چین جور در بیاید. اگر برداشت ایرانی درست بود از ۸۰۰۰۰ مبتلای چینی تنها چهار هزار نفر نیاز به تخت بیمارستانی داشتند و لزومی به برپایی نزدیک به ۱۰ بیمارستان صحرایی در چین نبود. عین عبارت گزارش دولت چین را برای رفع هر گونه ابهام در پانوشت ذکر می کنیم.
نتیجه گیری مهم آن است که ۱۹ درصد مبتلایان نیازمند به تخت بیمارستانی دارند که در میان ایشان پنج درصد نیازمند به آی سی یو میشوند. البته در شرایط کمبود تخت بیمارستانی (حتی در شرایط فعلی ایران) درصدی از این افراد پس از یکی دو روز درمان بیمارستانی به خانه فرستاده میشوند و راهنمایی میشوند که در صورت بروز شرایط حادتر برگردند. اما این تغییر بزرگی در عدد ۱۹ درصد ایجاد نمیکند. نتیجه گیری نهایی آن است که با نسبتی نزدیک به ۱۹ درصد و نه پنج درصد رایج در ادبیات کارشناسی کشور نیاز به خدمات درمانی خواهند داشت . لذا ، در یک انفجار میلیونی مبتلایان، میلیونها تخت بیمارستانی لازم خواهد بود.
نرخ مرگ بیماری کرونا چقدر است؟
مشخص کردن نرخ مرگ دارای اهمیت بسیار است چرا که سیاست گذاران می توانند تصویر درست تری از عواقب اجتماعی و اقتصادی هر تصمیم داشته باشند. اپیدمی علاوه بر رشتههای علوم سلامت در حوزه سیستم های پیچیده نیز مدلسازی می شود. در این متن نیازی به ورود به جزییات مدلسازی نیست. نتیجه مدلسازی آن است که در شبکه انسانی اپیدمی در ابتدای راه به صورت تصاعدی رشد می کند. یعنی اگر تعداد مبتلایان در یک هفته ۱۰ برابر شود و از پنج به ۵۰ برسد، در هفته آینده نیز ۱۰برابر می شود و به ۵۰۰ میرسد و در هفته بعد از آن ۵۰۰۰ می شود . یک نتیجه رشد تصاعدی آن است که نرخ مرگ در عمل پایین تر از واقعییت تخمین زده می شود.
اصولا مشخص کردن نرخ مرگ در ابتدای یک اپیدمی دشوار است. اگر نسبت تعداد جان باختگان به بیماران به عنوان نرخ مرگ حساب شود، یک اشتباه مهم مرتکب شده ایم چون این یک تخمین پایین نرخ مرگ است. بعضی از کارشاسان نرخ مرگ را بین ۱.۵ درصد تا ۴.۵ درصد برآورد کردهاند. به هر حال سازمان بهداشت جهانی که خود از کارشناسان زبدهای در زمینه اپیدمی بهره می برد نرخ مرگ کرونا را طی ماه گذشته از۲ درصد به ۳.۴ درصد افزایش داده است. انتظار میرود با گردآوری داده های بیشتر در سراسر جهان این عدد در آینده تغییر کند.
فرض کنید در هفته دوم برای مثال ما پن۵۰ مبتلا و یک فوتی داریم و لذا نرخ مرگ را دو درصد اعلام می کنیم. نکته مهم و خطا در اینجاست که از این ۵۰ بیمار ۴۵ نفر به تازگی بیمار شدهاند و ممکن است در آینده فوت کنند. لذا از میان پنجاه بیمار بیشتر از یک نفر خواهد مرد و محاسبات ما بایستی تصحیح شود. برای رفع این مشکل می توانیم تعداد فوت شدگان را بر تعداد پرونده های بسته شده تقسیم کنیم. پرونده های بسته شده پرونده هایی است که یا درمان شدهاند و یا فوت کردهاند.
طبق گزارش سایت جهانی world meters.info (منبع ۳ در بروزرسانی ساعت ۳:۲۴ تاریخ ۲۳ مارس) در چین از ۷۵۹۷۳ پرونده بسته شده تعداد ۳۲۷۰ پرونده به مرگ انجامیده است که یک نرخ مرگ ۴.۵ درصدی در میان پرونده های بسته شده چین را نتیجه میدهد. یعنی پی گیری این تعداد بیمار قطعی نشان داد که ۴.۵ درصد آنها فوت کرده و بقیه بهبود یافته اند. اگرچه این عدد بزرگتر از نرخ اعلامی ۳.۴ درصد سازمان بهداشت جهانی است، اما با اینحال نرخ چین بسیار پایین تر از نرخ بقیه جهان است در ایتالیا برای مثال از میان ۱۲۵۰۰ پرونده بسته شده ۵۴۷۶ پرونده به مرگ انجامیده است که تااینجای کار یک نرخ مرگ ۴۴ درصدی را در میان پرونده های بسته شده در ایتالیا نشان می دهد.
در مورد خاص ایتالیا چهار دلیل برای نرخ وحشتناک مرگ می توان ارائه کرد. اولا این کشور از جمعیت مسنی برخوردار است. ثانیا تعداد تست های انجام شده در این کشور نسبت به کل جمعیت زیاد نیست و لذا در واقعیت تعداد بهبود یافتگان بیش از عدد اعلام شده است. ثالثا در ایتالیا یک لود بالای بیمارستانی باعث شده است که از پذیرش افراد بسیار مسن خودداری شود که به افزایش نرخ مرگ این افراد انجامیده است. رابعا: در ابتدای همه گیری بواسطه آنکه پرونده در گذشتگان به سرعت بسته می شود و پرونده بهبود یافتگان تا منفی شدن تست کرونا باز میماند نسبت مرگ در پرونده های بسته شده بالاتر است. با همه این تفاسیر کماکان نرخ مرگ در ایتالیا به طرز شگفت آوری بالاست. در کره جنوبی که تستهای گسترده ای جهت شناسایی مبتلایان صورت گرفته است نرخ مرگ در میان پروندههای بسته شده تا این تاریخ ۳.۵ درصد است. البته در کره جنوبی بیشتر مبتلایان خانم و جوان بوده اند و نرخ مرگ در میان خانمها کمتر از آقایان بوده است. ضمنا باید توجه داشت سن پایین تر نرخ مرگ پایین تر به بار میآورد.
در کل جهان از میان ۳۳۷۵۷۰ مبتلا پرونده ۱۱۳۵۳۹ مبتلا بسته شده است یعنی یا قطعا بهبود یافته اند و یا فوت کرده اند. در این میان ۱۴۶۵۵ پرونده به مرگ و ۹۸۸۸۴ پرونده به بهبودی ختم شده است. این بدان معنی است که تا این لحظه نزدیک به ۱۳ درصد پرونده های بسته شده به مرگ انجامیده است. البته تمامی این داده ها در حال حاضر کمتر از آنی است که بتوان بعنوان مرجع از آنها استفاده کرد.
اما در عین حال به اندازه لازم هشدار دهنده هستند. نسبت مرگ به پرونده های بسته شده در کل جهان تا اینجا ۱۳ درصد است که بسیار بالاتر از تخمین فعلی سازمان بهداشت جهانی برای نرخ مرگ است. البته درصد مرگ برای تعداد پرونده های بسته شده یک تخمین بالا است چرا که ممکن است بعضی از افراد اصولا فرم بسیار ساده بیماری را تجربه کنند و به سیستم درمانی مراجعه نکنند. ولی حدود ۱۳ درصد کسانی که با علایم قابل توجه مراجعه کرده اند و برایشان پرونده بیماری تشکیل شده است، تاکنون پرونده اشان با مرگ مختومه شده است.از این رو تعداد درمان شدگان علی الاصول بیشتر از آمار رسمی است.
آیا در صورت همه گیری شانس جهش ژنی و ایجاد صورتهای متفاوت ویروس وجود دارد؟ در اینصورت عواقب چنین جهش ژنی ای چیست؟
ویروس کرونا اصولا با سرعت زیادی جهش ژنتیکی انجام میدهد. در یک بررسی از ژنوم تقریبا ۱۰۰ بیمار در چین ادعا شده است که با سرایت ویروس به ۸۰۰۰۰ نفر و تکثیر در بدن ایشان یک نوع جدید ویروس ظهور کرده است که احتمالا تهاجمی تر از ویروس اولیه بوده است (منبع ۵ ) .
بر خلاف کلیپ پخش شده در ایران در شبکه های اجتماعی در مورد نوع ال و اس ویروس، مقاله مدعی است که ممکن است نوع جهش یافته ویروس تهاجمی تر باشد . ضمنا برخلاف برداشت رایج در شبکه های اجتماعی در ایران هشدار اصلی این است که ممکن است تفاوت آنقدر باشد که سیستم ایمنی با آلودگی با یکی از ویروس ها کماکان ویروس بعدی را شناسایی نکند.
البته وجود دو استرین (Strain) برای ویروس کماکان محل بحث صاحبنظران است. سوال اصلی اینجاست که آیا این دو استرین از دید سیستم ایمنی متفاوت هستند و با بروز بیماری و ایجاد ایمنی در برابر یکی ما در برابر استرین دوم هم ایمن میشویم یا ممکن است سیستم دفاعی بدن دوباره متوجه ورود دشمن نشود. جدل علمی کماکان وجود دارد. اما نکته اینجاست که حتی اگر دو استرین ادعا شده در مقاله متفاوت نباشند اگر در یک منطقه از جهان میلیونها نفر به ویروس مبتلا شوند، با آن میزان تکثیر ویروس مشخص نیست چند استرین جدید و واقعا متفاوت از ویروس بوجود بیاید و ممکن است همانند برخورد با استرینهای جدید آنفلوآنزا آلودگی با یک نوع ویروس، تضمین ایمنی در برابر ویروس بعدی نباشد. با این نرخ تکثیر و در صورت بروز استرینهای جدید امواج رفت و برگشتی ویروس میتواند ساختار بهداشتی و اجتماعی یک منطقه را بطور کلی به ویرانی ببرد. البته این تحلیل صرفا یک هشدار است که ممکن است احتمال رخ دادن آن بسیار کم باشد. برای نتیجه گیری بایستی اطلاعات بیشتری از میزان جهش ویروس و تاثیر آنها بر شناسایی ویروس توسط گلبولهای سفید گرد آوری شود.
حالا که به روش متفاوت ولی واقع بینانه به شرایط موجود و احتمالات آینده وضعیت سرعت و کشندگی واقعی ویروس پرداختیم، سوال حیاتی این است که بهترین استراتژی های مقابله با این ویروس چیست. این سوال در مقاله بعدی پاسخ داده خواهد شد.
منابع :
۱. https://www.who.int/emergencies/diseases/novel-coronavirus-۲۰۱۹/situation-reports/
۲. Surveillances, V. (۲۰۲۰). The Epidemiological Characteristics of an Outbreak of ۲۰۱۹ Novel Coronavirus Diseases (COVID-۱۹)—China, ۲۰۲۰. China CDC Weekly, ۲(۸), ۱۱۳-۱۲۲. http://weekly.chinacdc.cn/en/article/id/e۵۳۹۴۶e۲-c۶c۴-۴۱e۹-۹a۹b-fea۸db۱a۸f۵۱
۳ . https://www.worldometers.info/coronavirus/
۴. https://wwwnc.cdc.gov/eid/article/۲۶/۶/۲۰-۰۳۵۷_article
۵: https://academic.oup.com/nsr/advance-article/doi/۱۰.۱۰۹۳/nsr/nwaa۰۳۶/۵۷۷۵۴۶۳
The severity of symptoms variable was categorized as mild, severe, or critical. Mild included non-pneumonia and mild pneumonia cases. Severe was characterized by dyspnea, respiratory frequency ≥۳۰/minute, blood oxygen saturation ≤۹۳%, PaO۲/FiO۲ ratio <۳۰۰, and/or lung infiltrates >۵۰% within ۲۴–۴۸ hours. Critical cases were those that exhibited respiratory failure, septic shock, and/or multiple organ dysfunction/failure.).
انتهای پیام








